Если в общей популяции артериальная гипертензия однозначно оценивается как фактор риска смерти и развития кардиоваскулярных осложнений, то среди пациентов на диализе роль артериального давления не столь однозначна. Тогда как ряд работ свидетельствует об отрицательном эффекте повышенного АД на выживаемость гемодиализных больных, в части исследований оно являлось протективным фактором. Эта лекция посвящена результатам анализа роли исходного артериального давления, а также динамики АД на гемодиализе по данным Российского регистра заместительной почечной терапии. Наряду с этим в лекции приведены литературные данные о влиянии артериального давления на прогноз лечения диализных больных, и кратко представлены основные методы нормализации артериального давления у пациентов на гемодиализе. Лекция была прочитана на VII съезде научного общества нефрологов России 20 октября 2010 года.

Уважаемые коллеги, давайте рассмотрим влияние артериального давления на выживаемость больных по данным Российского регистра заместительной почечной терапии, и по данным мировой литературы.

Сначала давайте обратимся к данным Российского регистра, и посмотрим как артериальное давление влияет на выживаемость больных, впервые начинающих лечение программным гемодиализом. Мы отобрали две тысячи восемьсот пациентов с недиабетическими нефропатиями, которые имели показатели, отмечающиеся и сейчас среди пациентов начинающих диализ. Период включения в исследование охватывал пять лет, средний возраст больных был 45 лет, и средние цифры АД составили 162/95 мм рт.ст.

Как влияет на выживаемость систолическое артериальное давление, измеренное непосредственно к началу лечением гемодиализом? На слайде видно, что наилучшая выживаемость отмечается у больных в группе с систолическим АД 120-139 м рт.ст., которая на графике обозначена зеленой кривой. Именно эта группа и была выбрана в качестве референтной, с которой сравнивалась выживаемость больных с другими показателями артериального давления. Все остальные группы пациентов с другими значениями систолического давления имели более низкую выживаемость, причем существенное снижение выживаемости отмечается как в зонах с очень низким – менее 100 мм рт.ст., так и в зонах с повышенным систолическим давлением.

Еси мы посмотрим на то, как эффект артериального давления зависел от срока наблюдения, то мы увидим, что очень высокое систолическое АД, превышающее 180 мм рт.ст., проявляло свой негативный эффект уже с первого года наблюдения (статистически значимые различия на слайде обозначены соответствующими значками). По мере увеличения сроков наблюдения даже незначительно повышенные цифры артериального давления проявляли свой негативный эффект, и в конечном итоге к третьему году наблюдения даже умеренное повышение систолического артериального давления от 140 до 159 мм рт.ст. проявило себя как негативный фактор, существенно влияющий на выживаемость. Если посмотреть на абсолютные различия в цифрах выживаемости в группе с наиболее хорошими результатами (систолическое АД 120-139 мм рт.ст.) и в группах с повышенным АД, то будет видно что имеется почти десятипроцентная разница в показателях выживаемости этих пациентов.

По диастолическому давлению отмечалась схожая, но менее контрастная картина. Наихудшей была выживаемость больных в группе с низкими дифрами диастолического давления (менее 60 мм рт.ст.), а также в области высоких цифр диастолического АД.
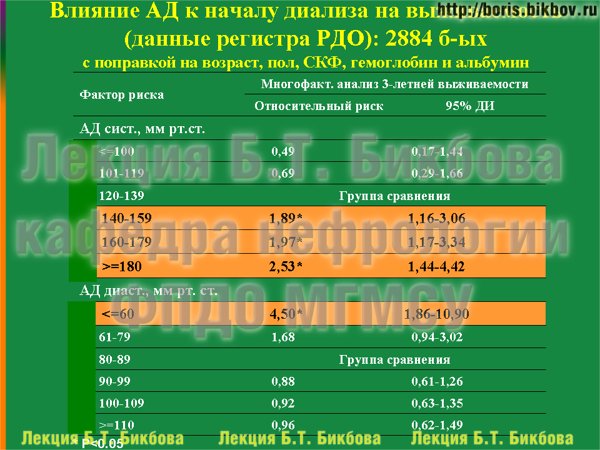
Поскольку артериальное давление является всего лишь одним из факторов, определяющих прогноз лечения, то конечно же, нам было важно оценить его влияние в многофакторной модели, в которой наряду с артериальным давлением одновременно рассматривались также возраст, гемоглобин, альбумин. Данные проведенного нами многофакторного анализа убедительно показывают, что артериальное давление является независимым фактором, влияющим на выживаемость. Причем если вы обратите внимание на цифры, с которых начитается повышение риска смерти – то это 140 и более мм.рт.ст. для систолического АД и менее 60 мм рт.ст. для диастолического давления.

На втором этапе анализа мы оценили то, как влияет динамика артериального давления на выживаемость. Для этого нами были изучены исходы лечения в когорте из почти тысячи четырехсот пациентов, для которых было известно артериальное давление как к началу лечения гемодиализом, так и их артериальное давление к концу следующего года лечения. Эти пациенты начинали лечение с 2000 по 2006 годы, и мы проследили их судьбу в течение трех лет после второго измерения артериального давления. Мы исключили больных с явной артериальной гипотензией для того чтобы исключить влияние исходной сердечной недостаточности и других факторов на статистическую обработку, о которой я скажу чуть позже.

Что получилось? Вот данные по этим больным к началу лечения, и к концу первого года терапии. Как видим, отмечалась положительная динамика как по цифрам артериального давления, так и по уровню гемоглобина и альбумина. Опять же, в целом эти пациенты представляют собой типичную выборку из российской диализной популяции.

По динамике артериального давления можно выделить четыре группы пациентов. Первая группа – это те больные, у которых к началу лечения давление было высоким, и осталось высоким к концу первого года лечения (они обозначены аббревиатурой НВ-КВ). Вторая группа – это пациенты, у которых изначально давление было высоким, а к концу следующего года наблюдения оно нормализовалось (аббревиатура НВ-КН). За нормальное артериальное давление на основании данных предыдущего анализа и рекомендаций KDOQI мы приняли показатели менее 140/90 мм рт.ст. И наконец, была относительно небольшая группа, в которой давление к началу лечения было нормальным и осталось нормальным (НН-КН) и группа, в которой изначально давление было нормальным, а затем повысилось (НН-КВ).

Каким образом распределялись пациенты по этим группам? Только у 22% больных за эти почти полтора года лечения удалось добиться нормализации артериального давления. У подавляющего большинства пациентов, которые изначально имели повышенные цифры артериального давления, полной нормализации АД добиться не удалось, несмотря на то что в целом за время наблюдения артериальное давление снизилось. Две остальные группы – с изначально и конечно нормальным давлением, и изначально нормальным и конечным высоким давлением – довольно малочисленны, и вы видите что число как смертей в целом, так и смертей от кардиоваскулярной патологии в них относительно невелико. Поэтому, конечно, наиболее достоверные выводы можно сделать по первым двум группам (НВ-КВ и НВ-КН), в которых и число больных, и число летальных исходов было представительным.
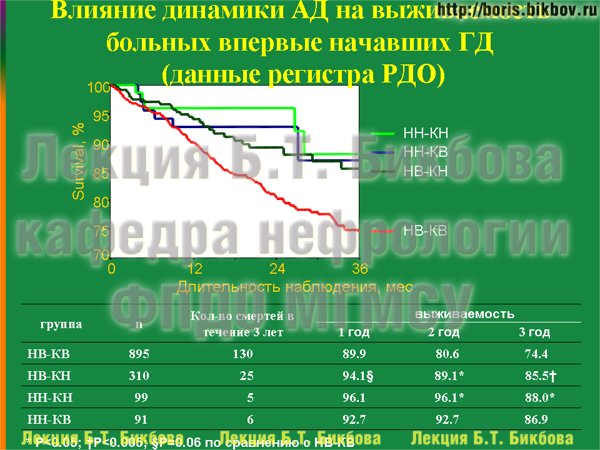
Итак, давайте посмотрим как динамика артериального давления влияла на выживаемость больных. Самые низкие показатели выживаемости отмечались именно в той группе больных, у которых и к началу, и к концу первого года лечения артериальное давление было повышенным. Эта группа на графике обозначена красной кривой (группа НВ-КВ). Именно эта группа была выбрана в качестве группы сравнения, по отношению к которой рассчитывался относительный риск смерти для других пациентов. В группе пациентов, у которых удалось добиться нормализации артериального давления (группа НВ-КН), выживаемость была существенно лучше, причем эти различия были статистически значимы, и проявлялись уже с первого года лечения. Абсолютная разница в трехлетней выживаемости составила почти 10% по сравнению с больными, у которых нормализации АД не отмечалось.
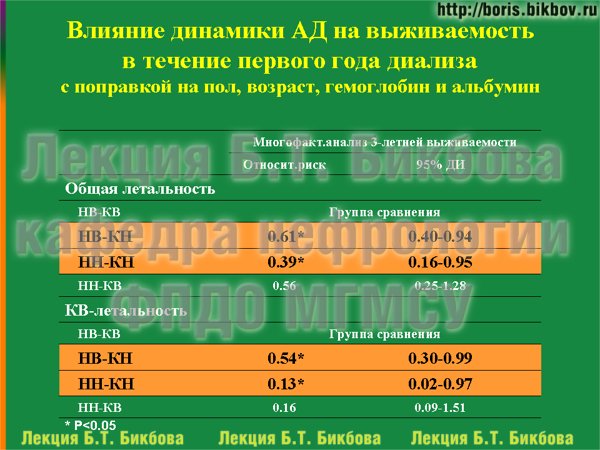
В многофакторной модели с включением пола, возраста, гемоглобина и альбумина, мы проанализировали влияние не только начальных показателей АД, но уже динамики артериального давления на выживаемость. В этой многофакторной модели нормализация артериального давления проявила себя как протективный фактор, приводящий к снижению риска смерти (причем как в отношении общей, так и кардиоваскулярной летальности). Также статистически значимо лучше была выживаемость больных, у которых и к началу лечения, и концу первого года наблюдения АД оставалось менее 140/90 мм рт.ст.

Давайте теперь обратимся к последним данным Российского регистра в отношении артериального давления. На графике отдельным столбцами показаны сведения по регионам о доле больных, у которых к концу года артериальное давление составляло менее 140/90 мм рт.ст. Из графика видно, что во-первых, практика лечения артериальной гипертензии существенно различается, и доля больных с нормотензией варьирует от 30% до 50% в разных регионах. Во-вторых, видно что ни в одном из регионов лечение артериальной гипертензии у больных на диализе нельзя признать оптимальным, и в среднем по России только 40% больных на гемодиализе имеют нормальные показатели АД.

Давайте теперь очень кратко посмотрим на зарубежный опыт, и оценим насколько полученные нами результаты соответствуют данным мировой литературы о влиянии артериального давления на выживаемость больных на гемодиализе.

Если мы обратимся к одному из наиболее представительных обзоров, посвященных влиянию артериального давления на выживаемость у больных на диализе, то увидим, что артериальная гипертензия являлась фактором риска и сердечнососудистой заболеваемости, и летальности в исследованиях с таким же дизайном исследования, каким он был в представленных данных по Российскому регистру (то есть если анализировались больные, впервые начавшие лечение диализом). Если исследовались больные, которые длительно находились на гемодиализе, то только в части исследований артериальная гипертензия выступала как фактор, ухудшающий прогноз лечения, а в части исследований артериальная гипертензия, наоборот, проявляла себя как протективный фактор. Причем большая часть исследований, говорящая о протективном влиянии артериальной гипертензии на выживаемость, была получена в исследованиях проведенных в США, и дизайн исследования был таким, что нельзя было исключить влияния так называемой “обратной” эпидемиологии. В чем это проявляется?

На данном слайде приведены данные одного очень демонстративного исследования, оценивающего влияние артериального давления на выживаемость. Мы видим две волны повышения риска смерти. Первая волна – это ранняя летальность, связанная со смертями, наступившими в течение первых двух лет от начала лечения гемодиализом. И эта волна связана с низкими цифрами артериального давления (которое во многом является маркером изначально имеющейся сердечной недостаточности), тогда как повышенное АД статистически значимо на выживаемость в ранние сроки от начала лечения еще не влияет. Как мы помним из данных Российского регистра, умеренно повышенное артериальное давление начинает проявляться только ко второму-третьему году лечения. Возвращаясь к исследованиям, которые показывают протективную роль артериальной гипертензии, надо отметить, что они в основном и ограничивались рамками одного-двух лет наблюдения. То есть в таких исследованиях роль повышенных цифр АД еще не проявляется, тогда как низкие цифры давления, сопутствующие сердечной недостаточности, автономной невропатии или катехсии, дают увеличение летальности. Напротив, исследования длительно находящихся на диализе больных, но с большими сроками наблюдения (2 и более лет) показывают увеличение риска смерти также при повышенном артериальном давлении.

На этом слайде приведен один из примеров того, что повышенное АД является также фактором риска развития кардиоваскулярных осложнений, и из данных этой группы итальянских авторов мы видим что при повышении давления более 150 мм рт.ст. происходило достоверное увеличение риска развития седредчно-сосудистых осложнений.
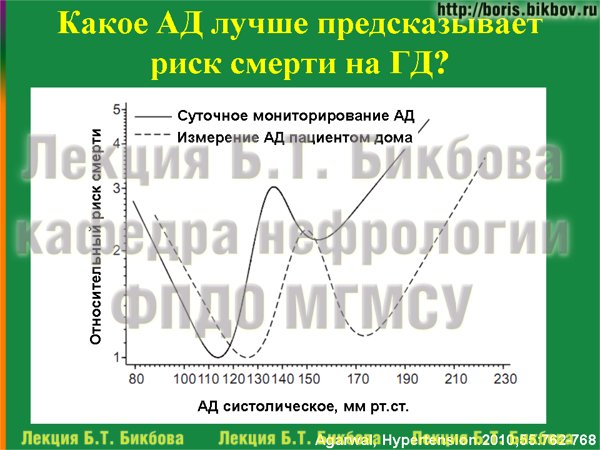
Надо отметить, что в данных о влиянии артериального давления на выживаемость больных на гемодиализе остается много “белых пятен”. Не так давно вышла работа, авторы которой проанализировали, какой же именно вид артериального давления лучше предсказывает выживаемость. У больных измерялось три вида давления: АД до процедуры диализа в отделении, АД по данным суточного мониторирования, и измерение АД самим пациентом дома. Мы видим, что минимальный риск смерти отмечается в области нормальных значений артериального давления (110-120 мм рт.ст. по данным суточного мониторирования АД, и 120-130 мм рт.ст. при самостоятельной регистрации АД больным дома). Как видим, собственно цифры АД, соответствующие минимальному риску смерти, различны при разных методах регистрации АД, и поэтому вопрос о целевых значениях АД у больных на диализе остается открытым. Более того, авторы данной работы зарегистрировали некоторое снижение риска смерти у гипертоников в области 150-160 мм.рт.ст., которое, однако, по-прежнему существенно превышало риск смерти при нормальных значениях систолического давления. По всей видимости, некоторое снижение риска смерти в области 150-160 мм.рт.ст. было связано с частично эффективной антигипертензивной терапией у гипертоников, хотя этот вопрос и требует дальнейшего уточнения.

Если очень кратко говорить о лечении артериальной гипертензии у больных на программном гемодиализе, то конечно же, определяющим является достижение сухого веса за счет оптимизации процедуры диализа. У тех больных, которым несмотря на оптимизацию процедуры диализа, не удалось добиться нормализации АД, необходимо применение антигипертензивных препаратов.

Роль ограничения потребления натрия и удаления избыточной внеклеточной жидкости была ясна еще на заре становления гемодиализа. Приведенная на слайде цитата из работы 1967 года гласит, что «Контроль артериального давления у больных на диализе достигается ограничением потребления натрия с пищей и удалением избыточной внеклеточной жидкости», и эта идея проходит красной нитью в дальнейших работах по коррекции артериального давления у больных на диализе. В конечном итоге, одно из наиболее частых определений сухого веса говорит о том, что только достижение нормального АД у больного позволяет говорить о достижении сухого веса.

В качестве иллюстрации тактики нормализации АД, достижения сухого веса за счет оптимизации режима диализа давайте очень кратко рассмотрим две работы. Первая работа турецких авторов, в которой на небольшой группе из 19 пациентов за счет бессолевой диеты и максимально возможной ультрафильтрации у всех больных в течение года были достигнуты цифры АД менее 140/90 мм рт.ст. К сожалению, с применением довольно агрессивной техники форсирования ультрафильтрации в данной работе была отмечена высокая частота гипотензивных эпизодов.

Вторая, более “свежая” работа американских авторов, представляет рандомизированное контролированное исследование с группой контроля. В ней у 50 больных на гемодиализе не проводилось каких-либо специальных вмешательств, и они служили группой контроля. У 100 больных осуществлялось мягкое увеличение ультрафильтрации по специальному протоколу, который позволял интенсифицировать ультрафильтрацию при неизменной длительности сеанса. При этом можно видеть, что в группе с интенсификацией ультрафильтрации уже через 4 недели, и еще более выражено через 8 недель, отмечалось существенное снижение систолического и диастолического АД по сравнению с начальными значениями, а также по сравнению с контрольной группой, в которой ультрафильтрация специально не изменялась. Уже к четвертой неделе интенсификации ультрафильтрации снижение систолического АД составило в среднем почти 11 мм рт.ст., а диастолического – почти 6 мм рт.ст. от исходно уровня. При этом частота гипотензивных эпизодов была минимальной – только у трех из ста больных была зафиксирована выраженная гипотензия. Частота тромбозов доступа была сопоставима в группе с интенсификацией ультрафильтрации и в контрольной группе. Причем следует отметить что данная работа была выполнена в США, где значительная доля больных имеет сосудистый протез в качестве диализного доступа. Тогда как при использовании нативной артерио-венозной фистулы (которая является наиболее частым видом сосудистого доступа в России) частота тромбозов может быть существенно ниже.

На этом слайде представлена сама методика интенсификации ультрафильтрации, которая к четвертой неделе приводила к удалению почти на один литр жидкости больше.
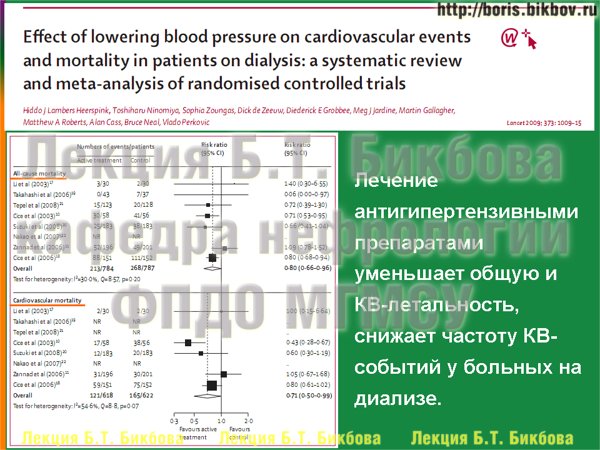
Давайте рассмотрим данные литературы о возможности медикаментозной коррекции артериальной гипертензии на диализе, если нормотензия не достигается только за счет оптимизации процедуры диализа. На слайде приведены результаты мета-анализа 2009 года по оценке применения различных антигипертензивных препаратов на летальность. Из него видно, что и кардиоваскулярная, и общая летальность, снижаются у больных на гемодиализе, применяющих антигипертензивную терапию. При этом авторы мета-анализа обращают внимание, что хотя суммарный эффект всех исследований однозначно говорит о снижении летальности на фоне антигипертензивной терапии, имеется довольно большой разброс по эффекту разных препаратов на летальность, а часть исследований не показывает положительного влияние медикаментозной терапии на выживаемость.

Еще один мета-анализ посвящен оценке применения антигипертензивной терапии у больных на гемодиализе в зависимости от того, имели ли эти больные повышенное АД или были нормотониками. У больных с изначально нормальным АД протективного эффекта не отмечалось, тогда как у больных с повышенным артериальным давлением отмечался значимый эффект снижения частоты кардиоваскулярных событий. Как и в предыдущем мета-анализе, при отчетливом суммарном положительном эффекте всех исследований выраженность снижения частоты сердечнососудистых осложнений довольно сильно различалась для ряда работ. Поэтому вопрос о том, какой именно препарат или класс препаратов лучше выбирать для лечения артериальной гипертензии у больных на гемодиализе, и в какой дозировке, остается открытым.

Какие выводы мы можем сделать по данным и Российского регистра, и по литературным данным? Во-первых, и риск смерти, и риск кардиоваскулярных осложнений существенно увеличивается при повышенном артериальном давлении.

Во-вторых, и данные Российского регистра, и литературные данные, позволяют говорить о том что нормализация АД у больных на гемодиализе приводит к улучшению выживаемости и к снижению риска кардиоваскулярных осложнений.

Однако ряд вопросов лечения артериальной гипертензии остается до сих пор нерешенным. Это, прежде всего, вопрос о том, какие уровни АД являются целевыми для больных на гемодиализе, и какой именно вид измерения АД лучше предсказывает развитие кардиоваскулярных осложнений и смерти. Необходимо также проведение исследований для поиска режима оптимизации диализной процедуры, позволяющего достигнуть снижения АД при минимальной частоте побочных явлений, и выяснения того, какие именно антигипертензивные препараты необходимо применять у больных на гемодиализе, у которых артериальная гипертензия остается несмотря на оптимизацию диализного предписания.

Надеюсь, что хотя эта лекция и оставляет значительно число нерешенных вопросов, она приблизила нас к пониманию роли артериальной гипертензии в отношении исходов лечения диализом, и путей нормализации артериального давления. Спасибо за внимание!
Данная лекция предоставляется на условиях лицензии “Creative Commons” CC-BY-NC, позволяющей свободное распространение, печать, демонстрацию всего или части содержимого с обязательным указанием оригинального авторства (подробнее см. “Свободное распространение информации в медицине [1]“)