Данная информация важна прежде всего для пациентов с хронической болезнью почек (ХБП), у которых скорость клубочковой фильтрации [1] составляет менее 60 мл/мин/1,73 м2. Однако данные рекомендации следует применять и в целом для пациентов с ХБП или для тех, у кого есть факторы риска ее развития. Напомню, что ХБП выявляется почти у 10% взрослого населения, а факторы риска еще более широко представлены в общей популяции, поэтому все описанное ниже может быть актуально и для обычного «практически здорового» человека.
Взятие крови из вены или внутривенное введение лекарств (в медицинской терминологии прокол вены называется «венепункция» или «пункция вены») относятся к наиболее распространенным медицинским вмешательствам. Для больных с ХБП или высоким риском ее развития важен правильный выбор места пункции вен, о чем многие не знают. Это обусловлено тем, что «традиционная» тактика пункции вен (которая преподается в медицинских училищах и колледжах для медсестер) возникла задолго до появления возможности лечить терминальную стадию ХБП (которую также называют «терминальная почечная недостаточность»). Однако в последнее время в целом ряде стран и отдельных центров в отношении пациентов даже с относительно ранними стадиями ХБП принята тактика венепункции, которую можно назвать «Берегите вены», о причинах возникновения и выполнении которой я расскажу ниже.
ξ О нормальном давлении в венах рук
На руках расположены глубокие и поверхностные вены, и именно из поверхностно расположенных вен берут кровь или пунктируют их для ввода лекарств и установки капельниц. В венах на руках давление крови составляет всего 5-10 мм рт.ст. Для сравнения – в артериях на руках пиковое давление в норме может доходить до 139 мм рт.ст. Поскольку давление в венах такое низкое, то венозная стенка содержит относительно мало мышечных клеток, она податливая и хорошо растягивается. После пункции вены на венозной стенке образуется небольшой рубец — точно также как после укола пальца иглой на коже на некоторое время остается небольшой шрам. Этот небольшой рубец на стенке вены после венепункции может оставаться на длительное время (недели, месяцы, годы), и хотя в этом месте целостность венозной стенки полностью восстанавливается, она имеет несколько другую структуру. В обычных условиях это изменение структуры стенки вообще никак себя не проявляет — ведь давление в венах низкое, и поэтому находящаяся в венах кровь не оказывает на такой рубец существенного воздействия.
ξ О гемодиализе и повышенном давлении в венах рук
Ситуация изменится, если в венах в течение длительного времени будет поддерживаться высокое давление, и это давление будет передаваться на измененный небольшим рубцом участок венозной стенки. И вот тут проявляется значение ХБП, которая сама по себе не приводит к существенному повышению венозного давления. Однако у части пациентов имеется повышенный риск прогрессирования заболевания почек с вероятностью снижения скорости клубочковой фильтрации и нарушения других функций почек до настолько выраженного уровня, что пациенту потребуется проведение заместительной почечной терапии. Вероятность этого наиболее высока у пациентов, которые уже имеют сниженную до 60 мл/мин/1,73 м2 и менее скорость клубочковой фильтрации (градации С3-С5 по современной классификации хронической болезни почек [2]). Наиболее часто применяемым видом заместительной почечной терапии является программный гемодиализ (некоторые пациенты называют его «очистка крови», «диализ крови», и даже «диализ почек»). Для проведения гемодиализа требуется создание так называемого «сосудистого доступа», через который кровь будет забираться для удаления токсинов при помощи специального аппарата, и потом очищенная кровь через этот же сосудистый доступ будет возвращаться обратно пациенту. При создании сосудистого доступа используются сосуды руки — стенка вены соединяется со стенкой артерии (в медицинской терминологии такое соединение в зависимости от особенностей формирования будет называться «артерио-венозная фистула» или «сосудистый протез»). Причем при соединении артерии и вены на руке происходит сброс крови из артериальной части соединения в венозную часть. Соответственно, и давление в соответствующей вене будет таким же как в артерии — то есть повышено в разы по сравнению с обычным венозным давлением. При формировании сосудистого доступа такое повышение давления в венозной части соединения — нормальное явление, которое обеспечивает правильную циркуляцию крови и нормальное проведение процедуры гемодиализа.
Более того, можно говорить о том, что наилучшим видом сосудистого доступа для гемодиализа является именно артерио-венозная фистула. Если же у пациента возникают проблемы с артериовенозной фистулой или сосудистым протезом, и их использование невозможно, то альтернативой становится установка центрального венозного катетера. Однако по сравнению с оптимальными видами сосудистого доступа венозный катетер чаще дает осложнения и при его использовании чаще развиваются тяжелые инфекции, что в конечном итоге ухудшает общую выживаемость больных и приводит к повышению летальности. У части пациентов необходимость установки центрального венозного катетера обусловлена именно невозможностью правильной работы артериовенозной фистулы или сосудистого протеза вследствие имевшей место в прошлом травматизации стенки вен, из которых формируется сосудистый доступ. Под действием высокого венозного давления и других факторов в ряде случаев из такого рубца может образовываться аневризма или псевдоаневризма, развиваться тромбоз.

По данным Российского регистра заместительной почечной терапии в течение года лечение гемодиализом начинают около 5 тысяч пациентов, то есть в среднем для жителя России вероятность начала лечения гемодиализом в течение года составляет 0,003%. С учетом не просто годичной, а накопленной в течение жизни вероятности эта цифра существенно выше. По самым простым подсчетам, для среднего взрослого 40 лет суммарная вероятность начала лечения гемодиализом составляет уже 0,12%, а для человека 80 лет — 0,24%. Понятно, что среди пациентов с уже сниженной скоростью клубочковой фильтрации или другими признаками ХБП эта вероятность в течение жизни существенно выше, и достигает целых процентов (а для ряда больных даже приближается к десяти и более процентам). Именно поэтому пациентам с ХБП важно сохранить венозную стенку в хорошем состоянии, поскольку при необходимости вены рук могут быть использованы для формирования сосудистого доступа и проведения гемодиализа.
ξ Об анатомии сосудов рук и сосудистого доступа
И тут мы подходим собственно к вопросам — какие именно вены надо беречь и как можно сохранить стенку вены неповрежденной на случай необходимости формирования сосудистого доступа. Для ответа на них надо коротко рассмотреть анатомию сосудов рук. Чаще всего сосудистый доступ формируется на плече или предплечье за счет соединения ветвей плечевой артерии (arteria brachialis) либо с латеральной (vena cephalica), либо с медиальной (vena basilica) подкожной веной руки (как показано на рисунке). Сливаясь вместе, эти две вены образуют в кубитальной ямке на локтевом сгибе промежуточную вену локтя (vena intermedia cubiti). Даже если пациент никогда не слышал этих названий, то все прекрасно знают где эта вена находится, потому что чаще всего медсестры выполняют венепункцию именно промежуточной вены кубитальной ямки, и именно из нее чаще всего происходит забор крови для анализов или введение лекарственных препаратов. Упомянутые выше латеральная и медиальная подкожные вены рук, которые находятся на внутренней стороне предплечья, также часто используются для взятия крови или для введения лекарств и постановки капельниц. Но ведь именно эти вены и надо беречь от образования небольших рубцов после венепункции! Именно из этих вен будет формироваться сосудистый доступ, если больному потребуется проведение программного гемодиализа! Более того, перечисленные вены внутренней поверхности предплечья и кубитальной ямки впоследствии впадают в ряд вен руки, которые далее вливаются в подключичную вену (vena subclavia). А подключичная вена также очень часто используется в медицине для постановки катетеров. И точно также как и в случае вен предплечья и локтевой ямки, после пункции подключичной вены в ее стенке может оставаться небольшой рубец или сужение. Если в обычных условиях это сужение в подключичной вене никак не будет проявляться, то после формирования сосудистого доступа и повышенного сброса артериальной крови в венозное русло такое сужение может препятствовать нормальному оттоку всей крови и вызывать нарушение правильной работы сосудистого доступа.
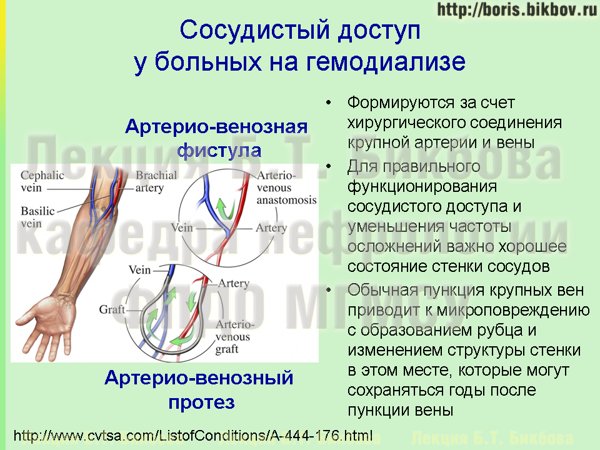
Таким образом, по сложившейся в медицине традиции венепункция для забора крови или внутривенных инъекций проводится именно через те вены, которые чаще всего могут служить для формирования сосудистого доступа. Такая традиция возникла потому, что эти вены крупные, они хорошо видны, их легко пунктировать. Эта традиция пунктирования вен возникла задолго до того, как появилась сама возможность проводить гемодиализ и лечить терминальную почечную недостаточность. Но меняются времена, появляются новые виды лечения — надо менять и традиции.
Как было сказано выше, в большинстве случаев в России и целом ряде других стран венепункция чаще всего производится из вен кубитальной ямки или внутренней поверхности предплечья. Просто потому, что знания о возможности начала лечением программным гемодиализом, да и в целом о хронической болезни почек, почти не преподают в медицинских училищах и ВУЗах. Исправить эту ситуацию можно только образованием — и пациентов, и медсестер. Важно отметить, что образование требует времени и вежливого подхода. Поэтому если Вы хотите, чтобы медсестра выполнила венепункцию по описанной ниже методике, то заранее и вежливо скажите медсестре из каких именно вен и почему Вы предпочитаете провести забор крови или введение лекарств, или покажите распечатку этой статьи.
ξ Какой же должна быть техника венепункции?
Невозможно заранее предугадать — разовьется ли в результате пункции вены рубец или сужение, которые сохранятся на годы и могут в дальнейшем нарушить работу сосудистого доступа. Поэтому для больных со скоростью клубочковой фильтрации менее 60 мл/мин/1,73 м2 настоятельно рекомендуется, а для больных с другими проявлениями ХБП или факторами риска ее развития можно советовать применять тактику венепункции, которая не затрагивает вены из которых формируется сосудистый доступ.
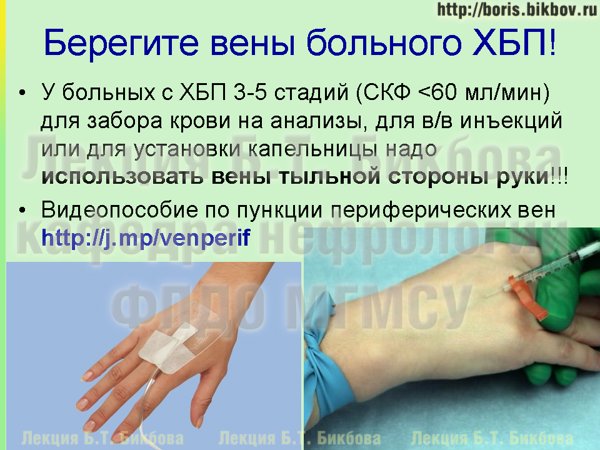
У таких пациентов для забора крови при анализах, для внутривенного введения лекарственных препаратов, и даже для постановки капельниц предпочтительно использование вены тыльной стороны кисти и предплечья. Именно эти вены не будут участвовать в формировании сосудистого доступа. Поэтому если в результате венепункции в венах тыльной стороны кисти и предплечья образуются рубцы или сужения, то это никак не повлияет на правильную работу сосудистого доступа и возможность лечения больного на программном гемодиализе. Техника венепункции остается обычной: на 10-15 см выше места пункции накладывается жгут, кожа обрабатывается антисептиком, пациент «работает» кулаком, потом производится пункция вены, снятие жгута, и далее — забор крови или введение лекарств. Важно само место пункции: вены тыльной стороны кисти и предплечья.
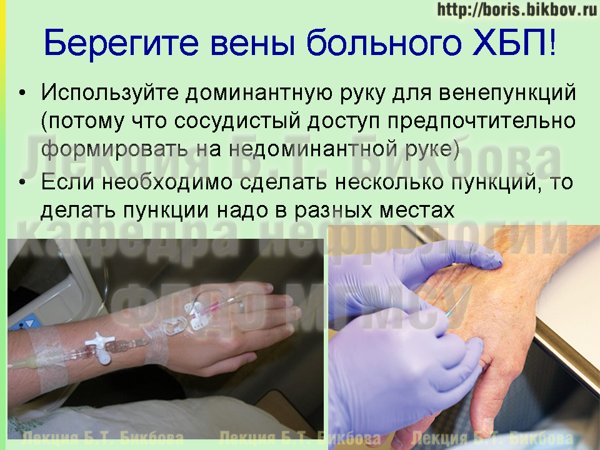
Следует также помнить, что венепункцию лучше делать на рабочей (доминантной) руке (соответственно, у правшей – правую, а у левшей – левую) — потому что при формировании сосудистого доступа используется, наоборот, недоминантная рука. Даже если эти вены не будут использоваться для формирования доступа, их все равно надо беречь. Поэтому надо следовать общему правилу — если в течение короткого промежутка времени происходит несколько венепункций, то необходимо менять места ввода иглы.
При необходимости установки центрального катетера следует использовать внутреннюю яремную вену (несколько менее предпочтительно — наружную яремную вену), а не подключичную вену. Ведь катетеризация яремной вены не связана с возможными дальнейшими затруднениями в бассейне сосудов, участвующих в формировании доступа для гемодиализа.
В бесплатном доступе существует ряд обучающих фильмов по технике пункции из вен тыльной стороны кисти и предплечья [3], а также пункции яремной вены [4]. Хотя эти фильмы и на английском языке, понять технику не представляет труда.

Важно четко сформулировать то, как не следует пунктировать вены у перечисленных выше групп пациентов. По перечисленным выше причинам крайне не рекомендуется использовать для взятия крови, введения лекарств или постановки капельниц вены кубитальной ямки и вены внутренней стороны предплечья. Если необходимо установить центральный венозный катетер, то крайне не рекомендуется использовать для этого подключичную вену.
Надо сказать, что у значительной части пациентов вены тыльной стороны кисти и предплечья хорошо видны и контурируются, и тогда для медсестры их пункция не будет представлять трудности. Однако у части больных пунктировать эти вены не удается из-за их глубокого залегания или малого диаметра — и тогда приходится для взятия анализов или внутривенного введения лекарств использовать вены внутренней стороны предплечья. Но надо помнить, что их пункция должна производиться как можно дальше от локтевой ямки и лишь в случае невозможности использования вен тыльной стороны кисти и предплечья.