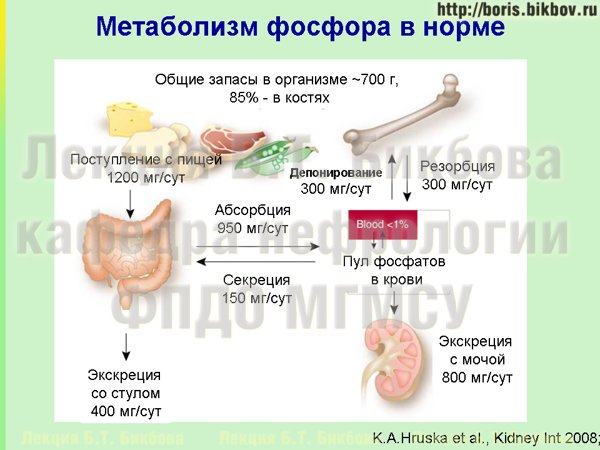
Продолжаю публикацию лекции по применению в нефрологии принципов консервативного лечения хронических заболеваний (предыдущие части: 1 часть по возможностям немедикаментозного лечения, 2 часть по отдельным аспектам минеральных и костных нарушений), приуроченной к Всемирному дню почки. В этой части значительное внимание будет уделено медикаментозному лечению, и назначению лекарственных препаратов по правилам, которые позволяют избежать развития побочных реакций.

Принципы консервативного лечения, конечно же, не ограничиваются только темой диеты и спорта. Поэтому давайте перейдем к рассмотрению вопросов, посвященных лекарственной терапии.
Если позволяет клиническая ситуация, то следует вводить в схему лечения один препарат за 1 раз. Тем самым мы сводим к минимуму возможность развития побочных действий за счет комбинации препаратов. Кроме того, если вы назначаете один препарат за один раз, то в случае развития побочных реакций вы точно знаете, от какого препарата это побочное действие разовьется. Если начать прием сразу 2 или 3 препаратов одновременно, и проявится какая-то побочная реакция, то будет сложно понять, какой из препаратов её вызвал.
К сожалению, этому правилу не всегда следуют. И можно услышать либо от знакомых, либо их сторонних разговоров когда автобус стоит в пробке, что пациенту врач одномоментно добавил к схеме лечения сразу два лекарства от артериальной гипертензии, у пациента давление 90 на 60, он себя плохо чувствует, и не знает что делать. Ситуация, когда на назначенные нами препараты развиваются такие негативные реакции, чревата сразу несколькими последствиями. Во-первых, сама по себе побочная реакция может быть довольно серьезной, вплоть до развития острого почечного повреждения. Во-вторых, у больного не развивается приверженность к длительному лечению. А для нас длительная приверженность лечению очень важна, в том числе в отношении хронической болезни почек. Если при протеинурии пациент следует нашим назначениям 1 или 3 месяца, а потом по собственной инициативе прекращает принимать назначенные лекарства, то такое лечение, в принципе, лишено смысла. Почему? Потому что и для нефрологов, и вообще для врачей любых специальностей, имеющих дело с хроническими заболеваниями, важна длительная приверженность больного к лечению и длительное подавление тех патофизиологических механизмов, которые приводят к развитию протеинурии, к повышению давления или к чему-то иному, и в конечном итоге – к снижению клубочковой фильтрации.
Оптимально, если любые препараты назначаются с малых доз, с последующим постепенным увеличением дозы либо до адекватной терапевтической, либо до максимально толерантной.
Важно избегать смены лекарств без достаточных оснований. Как говорится – “от добра добра не ищут”. Если препарат у больного хорошо работает, то лучше на нем и остаться, и десять раз надо подумать, а стоит ли менять его на другой.
Важно разъяснять пациенту план лечения, какие могут быть побочные действия и объяснить больному, что сам пациент должен в своем лечении участвовать.
(more…)
Читать дальше »

 мои лекции
мои лекции книги
книги

 Размещаю материалы для Всемирного дня почки 2015 года на русском языке (на английском доступны
Размещаю материалы для Всемирного дня почки 2015 года на русском языке (на английском доступны