Ежегодная встречаемость острого почечного повреждения (ОПП) достигает 2000-3500 больн./млн, т.е. в течение года около 0,2-0,3% всего населения переносит острое почечное повреждение различной этиологии. С острым почечным повреждением могут столкнуться врачи всех специальностей – как терапевтических, так и хирургических. ОПП само по себе является довольно серьезным синдромом, который может быть связан как с краткосрочной угрозой жизни больного, так и с долгосрочным риском развития хронической почечной недостаточности. Острое почечное повреждение также вызывает ухудшение течения основного заболевания, может приводить к развитию кардиоренального синдрома 3-го типа, и связано с высокой стоимостью лечения пациентов. При этом у части больных развития острого почечного повреждения можно избежать, в первую очередь – за счет минимизации приема нефротоксичных препаратов.

Можно выделить несколько основных классов лекарственных препаратов, которые имеют потенциально нефротоксическое действие. Безусловно, этот список не исчерпывается приведенными на слайде и обсуждаемыми далее медикаментами, он намного шире. Перечисленные группы препаратов содержат часто используемые классы лекарств, часть из которых, к тому же, можно купить без рецепта в любой аптеке.
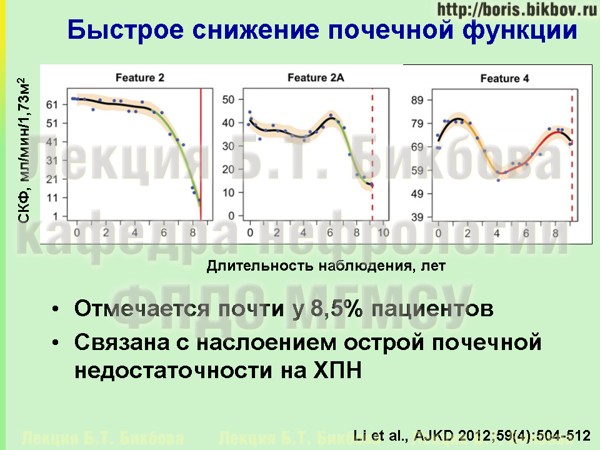
Следует специально сказать о применении потенциально нефротоксических препаратов у больных с уже имеющейся хронической болезнью почек (ХПБ). Результаты многолетнего наблюдения в исследовании AASK демонстрируют, что почти у 8,5% больных с ХБП отмечаются эпизоды резкого снижения скорости клубочковой фильтрации, т.е. имеет место наслоение острого почечного повреждения на хроническую почечную недостаточность. Поэтому в отношении пациентов с хронической болезнью почек требуется особая внимательность к потенциальному нефротоксическому действию лекарственных препаратов, взаимодействию лекарств, и при необходимости – к ликвидации гиповолемии перед назначением диагностических исследований или назначении медикаментов, оказывающим воздействие на внутрипочечную гемодинамику. Более того, поскольку многие потенциально нефротоксические препараты находятся в безрецептурном отпуске, сам пациент должен знать перечень этих препаратов, а перед началом приема любых новых медикаментов (включая растительные препараты и пищевые добавки) – консультироваться с нефрологом.
ξ Общие принципы при назначении потенциально нефротоксических препаратов:
- Тщательно взвесить риски и преимущества приема лекарственного препарата у данного больного. Ряд потенциально нефротоксичных препаратов имеет сравнимые по эффективности аналоги без побочного действия на почки.
- Пациент с хронической болезнью почек должен проконсультироваться с врачом перед приемом любых лекарств, включая препараты безрецептурного отпуска и пищевые добавки.
- При назначении лекарств необходимо учитывать скорость клубочковой фильтрации, и в зависимости от нее уменьшать для ряда препаратов дозу и/или кратность приема (поэтому перед приемом потенциально нефротоксичных препаратов обязательно надо определять уровень креатинина крови и рассчитывать скорость клубочковой фильтрации у всех больных).
- После короткого курса приема потенциально нефротоксичных препаратов необходимо повторно определить уровень креатинина крови и рассчитать скорость клубочковой фильтрации, чтобы убедиться в отсутствии острого почечного повреждения у больного.
- У пациентов, длительно принимающих потенциально нефротоксичные препараты, необходимо регулярно рассчитывать скорость клубочковой фильтрации и определять калий плазмы. Необходимо тщательно мониторировать уровень препарата в крови (ингибиторы кальцинейрина, литий).
- При необходимости приема того или иного потенциально нефротоксического препарата необходимо рассмотреть возможность временной отмены уже назначенных больному препаратов, которые могут оказывать воздействие на внутрипочечную гемодинамику (ингибиторы ангиотензин-превращающего фермента, блокаторы рецепторов ангиотензина II, ингибиторы ренина, ингибиторы альдостерона, нестероидные противовоспалительные препараты) или приводить к гиповолемии (диуретики)
ξ Факторы риска развития острого почечного повреждения:
- Пожилой возраст
- Хроническая болезнь почек
- Сердечная недостаточность
- Атеросклероз
- Заболевания печени
- Сахарный диабет
- Гиповолемия
- Прием нефротоксических препаратов
ξ Нестероидные противовоспалительные препараты (НСПВП)
НСПВП являются одним из наиболее часто используемых классов лекарств в общей практике. Поскольку НСПВП находятся в безрецептурном отпуске, всегда надо информировать больного о их возможном нефротоксичном действии и о необходимости минимизации их приема. Кроме того, надо помнить, что больной не всегда обладает достаточным запасом знаний для отнесения назначаемого препарата (или просто порекомендованного знакомыми “хорошего” обезболивающего или “противогриппозного” лекарства) к классу НСПВП. Поэтому перед покупкой или приемом медикаментов пациент обязательно должен читать инструкцию-вкладыш, чтобы узнать о принадлежности того или иного препарата к классу нестероидных противовоспалительных препаратов. Необходимо отметить, что потенциально нефротоксическим действием обладают абсолютно все НСПВП, включая и селективные ингибиторы циклооксигеназы 2 типа.
Основным механизмом нефротоксичности для НСПВП является снижение синтеза простагландинов (которые оказывают вазодилятирующий эффект) в ткани почек, что может привести к повышению тонуса афферентной артериолы почечного клубочка и, соответственно, уменьшению кровотока в клубочке и снижению образования мочи. При этом может развиться острое почечное повреждение с соответствующими диагностическими критериями. Даже при кратковременном приеме за счет угнетения синтеза вазодилятирующих прастогландинов НСПВП могут приводить к повышению артериального давления и уменьшению эффективности антигипертензивных препаратов, задержке жидкости с возникновению отеков и развитием сердечной недостаточности. При длительном приеме НСПВП может развиваться анальгетическая нефропатия, которая в ряде стран играет весьма существенную роль в структуре терминальной хронической почечной недостаточности.
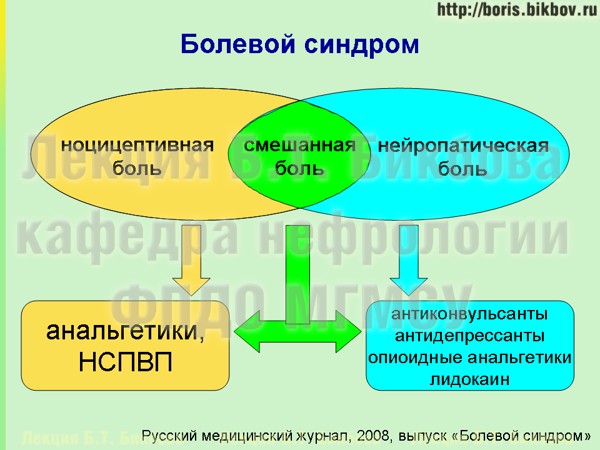
Поскольку основным показанием к приему НСПВП является болевой синдром, следует сказать, что боль может иметь различные механизмы возникновения, и не всегда требует приема НСПВП. Кроме того, уменьшение дозировки НСПВП возможно за счет их комбинации с препаратами других классов для терапии боли. Литературы по патогенезу и лечению боли довольно много, в том числе в открытом доступе находится спецвыпуск Русского медицинского журнала по болевому синдрому.
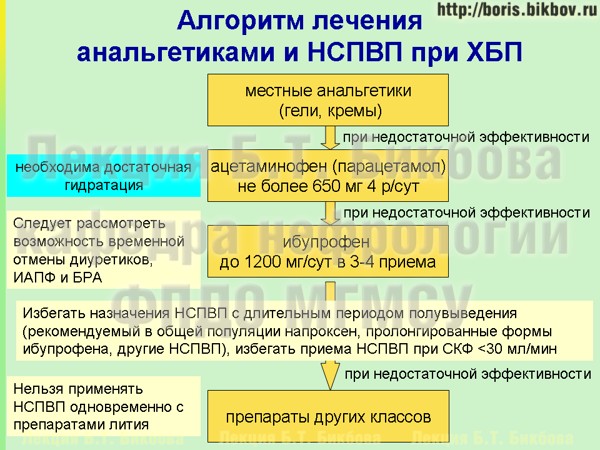
Если клиническая ситуация не позволяет избежать приема анальгетиков и НСПВП, то следует помнить о ступенчатой схеме их назначения (а для больных с хронической болезнью почек – об особенностях по сравнению с общей популяцией), которая нацелена прежде всего на минимизацию развития побочных реакций.
Ступенчатая схема назначения анальгетиков предполагает несколько уровней:
- На первом этапе при возможности необходимо начинать с применения местных гелей или кремов с НСПВП, что позволяет избежать системного воздействия, в том числе и развития нефротоксичности.
- Если болевой синдром сильно выражен, или применение гелей/кремов с НСПВП недостаточно эффективно, то следующей ступенью является назначение ацетаминофена (парацетамола). Парацетамол оказывает преимущественное воздействие на метаболизм простогландинов в центральной нервной системе, тогда как воздействие на другие системы минимально по сравнению с прочими анальгетиками. В отношении пациентов с хронической болезнью почек следует помнить, что доза ацетаминофена не должна превышать 650 мг*4 раза в сутки. Кроме того, как и при приеме любых медикаментов, прием парацетамола требует адекватного приема жидкости для обеспечения достаточной гидратации и поддержания нормальной внутрипочечной гемодинамики.
- При недостаточной эффективности местных препаратов и парацетамола можно назначить НСПВП с минимальными побочными действиями (причем как в отношении нефротоксичности, так и кардиотоксичности). Для общей популяции без хронической болезни почек такими препаратами являются ибупрофен или напроксен. Для пациентов с хронической болезнью почек рекомендуется назначение только ибупрофена как препарата с небольшим периодом полувыведения. Следует также отметить, что даже прием ибупрофена рекомендуется в сниженной дозировке, и суммарная суточная доза не должна превышать 1200 мг за 3-4 приема. При приеме ибупрофена следует рассмотреть возможность временной отмены других назначенных препаратов, воздействующих на внутрипочечную гемодинамику (включая ИАПФ, БРА, ингибиторы ренина, блокаторы альдостерона) или потенциально приводящих к гиповолемии диуретиков, для уменьшения риска развития нефротоксического эффекта НСПВП.
- При недостаточной эффективности перечисленного выше лечения следует перейти на препараты других классов для лечения болевого синдрома. Следует специально отметить, что приема таких довольно широко распространенных представителей НСПВП как диклофенак и индометацин, а также других НСПВП с большим периодом полувыведения (т.е. с кратностью приема 1 или 2 раза в сутки) у пациентов с хронической болезнью почек следует избегать.
У пациентов со скоростью клубочковой фильтрации менее 30 мл/мин/м2 следует избегать приема любых НСПВП, применяя для терапии боли медикаменты других классов.
Также следует помнить, что одновременный прием препаратов лития и НСПВП противопоказан, поскольку в этом случае существенно повышается риск нефротоксичности.
ξ Радиоконтрастные препараты
Применяемые при ряде рентгеновских методов исследования радиоконтрастные препараты могут приводить к развитию острого почечного повреждения, прежде всего – среди пациентов с факторами риска развития ОПП (см. выше). Необходимо помнить, что даже у пациентов без хронической болезни почек (т.е. у всех больных) необходима адекватная гидратация – пероральная или внутривенная, в зависимости от оценки риска развития контраст-индуцированной нефропатии. Рекомендации по использованию радиоконтрастных препаратов и меры предотвращения развития контраст-индуцированной нефропатии вошли как в официальные положения KDIGO по лечению ХБП, так и в рекомендации KDIGO по профилактике и лечению ОПП (переведенные на русский язык).
В частности, для пациентов с СКФ менее 60 мл/мин/м2 при применении рентгеноконтрастных препаратов необходимо:
- Тщательно взвесить риски и преимущества исследования
- Избегать применения высокоосмолярных рентгеноконтрастных препаратов
- Использовать минимально возможные дозы радиоконтрастного препарата
- При возможности отменить потенциально нефротоксичные препараты перед и после исследования
- Обеспечить адекватную гидратацию до, во время и после исследования
- Рассчитать скорость клубочковой фильтрации через 48-96 часов после введения радиоконтрастного препарата
В отношении использования препаратов, содержащих гадолиний:
- Крайне не рекомендуется использовать гадолиний-содержащие препараты при СКФ <15 мл/мин/1,73м2
- В случае необходимости использования гадолиний-содержащих препаратов при СКФ < 30 мл/мин/1,73м2 рекомендуется использовать макроциклические хелированые формы
ξ Антибиотики
Целый ряд антибиотиков обладают потенциально нефротоксическим эффектом и может приводить к развитию острого почечного повреждения. Прежде всего это относится к аминогликозидам, амфотерицину В и сульфаниламидам. При возможности следует выбирать сравнимые по антибактериальной эффективности аналоги этих препаратов без нефротоксического эффекта. При этом следует, как и при назначении любых других препаратов, учитывать скорость клубочковой фильтрации у больного для коррекции частоты и/или дозы введения лекарств.
Рекомендации KDIGO по ХБП резко ограничивают использование амфотерицина В у больных с СКФ < 60 мл/мин/1,73м2 , и предлагают назначать его больным с хронической почечной недостаточность только если нет другого выхода. В отношении аминогликозидов такой рекомендации в KDIGO нет, однако частое развитие нефротоксического и ототоксического эффектов при применении аминогликозидов в общей популяции делают этот класс антибиотиков препаратами запаса, которые должны использоваться только в исключительных клинических ситуациях.
В отношении сульфаниламидов и достаточно популярного в России сочетания триметоприм/сульфаметаксазол (ко-тримоксазол, бисептол, бактрим, и др. фирменные названия) следует сказать, что оно практически утратило свою значимость в терапии инфекций – как вследствие частых нефротоксических реакций, так и побочных действий со стороны других органов, а также достаточно высокого процента резистентности E.coli к ко-тримоксазолу.
ξ Ингибиторы ренин-ангиотензин-альдостероновой системы
Ингибиторы ангиотензин-превращающего фермента (ИАПФ) и блокаторы рецепторов ангиотензина II (БРА) являются основными классами нефропротективных препаратов, т.е. направленных на замедление прогрессирования почечной дисфункции, уменьшение снижения скорости клубочковой фильтрации и выраженности протеинурии. Их нефропротективное действие доказано в многочисленных исследованиях при широком спектре нефропатий.
В то же время следует сказать, что эти классы лекарств за счет воздействия на внутрипочечную гемодианамику могут приводить к развитию острого почечного повреждения. Поэтому обязательно следует помнить об абсолютных противопоказаниях к назначению ингибиторов РААС – двустороннем стенозе почечной артерии (либо стенозе артерии единственной почки), беременности, нескоррегированной гиперкалиемии, индивидуальной непереносимости. С осторожностью ингибиторы РААС должны назначаться при распространенном атеросклерозе, при СД 2 типа, у пожилых лиц, при дегидратации, на фоне приема НСПВП (при невозможности их отмены), и других состояниях, при которых возможно существенное снижение внутриклубочковой СКФ. За несколько дней перед началом приема ИАПФ или БРА следует отметить препараты с возможным нефротоксическим действием, а при возможности – отменить на время и диуретики для минимизации риска гиповолемии.
Обязательно перед началом приема ИАПФ или БРА, а также через 7-10 дней после начала их приема измерять содержание креатинина крови с расчетом скорости клубочковой фильтрации, определять содержание калия плазмы. Если рост уровня креатинина или снижение СКФ составляет 30% и более от исходного уровня, то эти классы препаратов отменяются.
Лечение необходимо начинать с малых доз, и после каждого увеличения дозы ИАПФ или БРА (а также периодически на фоне приема стабильных доз этих препаратов) следует измерять креатинин и рассчитывать СКФ, определять калий плазмы для исключения развития поражения почек. Как при первом назначении, так и при длительном приеме ИАПФ или БРА следует избегать гиповолемии (либо проводить коррекцию при подозрении на нее). Для минимизации риска развития нефротоксичности пациента следует информировать о том, что на фоне приема ИАПФ или БРА следует избегать приема потенциально нефротоксических препаратов, описанных выше (прежде всего – нестероидных противовоспалительных анальгетиков).
Следует специально подчеркнуть, что несмотря на возможную нефротоксичность ИАПФ и БРА, для подавляющего большинства пациентов они являются обязательным базисным препаратом для нефропротекции, в отношении которых преимущества их приема существенно превышают возможные риски.
ξ Препараты других классов
Ряд перечисленных на первом слайде препаратов (иммуносупрессанты, противоопухолевые) и другие лекарства могут потенциально приводить к острому почечному повреждению, однако их применение у значительной части больных не имеет альтернатив. Поэтому для минимизации вероятности развития нефротоксичности необходимо соблюдать общие принципы назначения, перечисленные выше, а также обеспечить адекватную гидратацию больного, и мониторировать почечную функцию (как перед началом их приема для коррекции дозы и/или кратности в зависимости от СКФ, так и для своевременной диагностики ОПП).
ξ Препараты без нефротоксического эффекта
Имеется целый ряд препаратов, которые не оказывают нефротоксического эффекта, однако имеют узкое терапевтическое окно и при этом полностью или в значительной степени элиминируются почками. В частности, это относится к дигоксину и метформину. Для таких препаратов риск передозировки и связанных с ней побочных реакций существенно увеличивается при развитии острого почечного повреждения и, соответственно, уменьшения их выведения с мочой. Поэтому рекомендации КДИГО по ХБП советуют при развитии серьезных интеркуррентных заболеваний, которые повышают риск развития острого почечного повреждения, либо при необходимости назначения потенциально нефротоксических препаратов, временно отменить дигоксин, метформин и другие препараты с преимущественно почечной элиминацией.
Mar 10th, 2013
 мои лекции
мои лекции книги
книги